Κνίδωση: Ταξινόμηση, διαγνωστική προσπέλαση και θεραπευτικοί χειρισμοί
1. Εισαγωγή-Ορισμοί
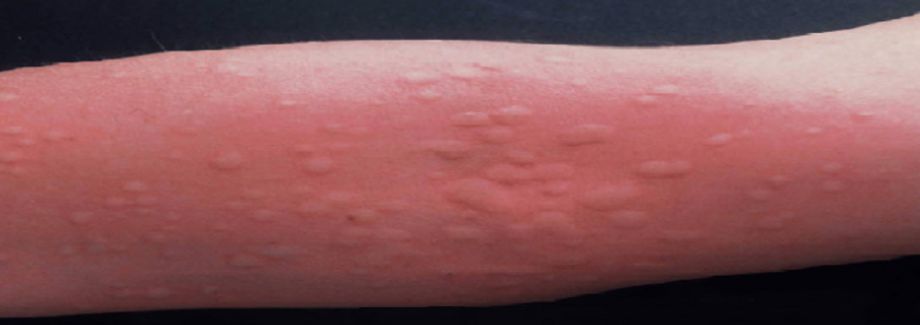
Η κνίδωση εξ’ ορισμού χαρακτηρίζεται από την εμφάνιση στο δέρμα πομφών μικρής διάρκειας, εξ αιτίας διαφυγής πλάσματος στο γύρω συνδετικό ιστό1. Οι πομφοί είναι συνήθως ωχροί στο κέντρο, με περιβάλλον ερύθημα και προκαλούν κνησμό.
Η κνίδωση μπορεί να συνυπάρχει με το Αγγειοοίδημα το οποίο είναι βαθύτερο οίδημα του δέρματος ή και των βλεννογόνων, είναι συνήθως ωχρό, άκνησμο, λίγο επώδυνο και διαρκεί περισσότερο από τις κνιδωτικές πλάκες
Η κνίδωση και το αγγειοοίδημα αποτελούν συμπτώματα που καλύπτουν μια πολύ μεγάλη ποικιλία ετερογενών νοσημάτων με διαφορετική βαρύτητα και πρόγνωση.
Στην ταξινόμηση κατά ICD-10 (κωδικός L-50) αναφέρονται 10 υποκατηγορίες κνίδωσης (L-50.0 έως L50.9). Η δύσχρηστη κλινική χρησιμοποίησή επιβάλλει την αλλαγή της στην επόμενη έκδοση ταξινόμησης2
Στο πλαίσιο του άρθρου αυτού θα χρησιμοποιηθούν οι ορισμοί, και η ταξινόμηση που ακολουθούν διεθνείς κατευθυντήριες οδηγίες.3-5
2. Ταξινόμηση
Ανάλογα με τη διάρκεια, χωρίζουμε την κνίδωση σε οξεία και χρόνια, χρησιμοποιώντας ως συμβατικό όριο τις 6 εβδομάδες.
Η οξεία κνίδωση θα πρέπει να διαφοροποιηθεί από την κνιδωτική αντίδραση η οποία είναι σύμπτωμα της συστηματικής αναφυλαξίας καθώς η προσέγγιση και θεραπευτική της αντιμετώπιση είναι διαφορετικές
Ο όρος χρόνια κνίδωση χρησιμοποιείται, για να περιγράψει την εμφάνιση κνίδωσης με ή χωρίς αγγειοοίδημα, σε καθημερινή (ή σχεδόν καθημερινή) βάση για περισσότερες από έξι εβδομάδες6. Η χρόνια κνίδωση, καθώς και οι οξείες κνιδώσεις που υποτροπιάζουν συχνά, απαιτούν διαγνωστικό έλεγχο και ειδικούς θεραπευτικούς χειρισμούς.
Η κνίδωση διακρίνεται επίσης σε αυθόρμητη/ιδιοπαθή (spontaneous) και επαγόμενη (inducible), όταν μπορεί να αναπαράγεται από σταθερό (συνήθως φυσικό ) ερέθισμα. Ο όρος χρόνια αυθόρμητη κνίδωση δεν χαρακτηρίζει το αίτιο, ούτε την παθοφυσιολογία και συχνά χρησιμοποιείται ως συνώνυμο της χρόνιας ιδιοπαθούς κνίδωσης (μη αναγνωρίσιμο αίτιο). Αυτή η γενίκευση δεν είναι πλέον ικανοποιητική αφού 30-50% των χρόνιων κνιδώσεων έχει αυτοάνοση βάση7.
Βιβλιογραφικά δεδομένα και μελέτες που αφορούν στη χρόνια αυτοάνοση κνίδωση συσσωρεύονται συνεχώς στη βιβλιογραφία, αλλά αφορούν σχεδόν αποκλειστικά ενήλικες. Ακόμα και οι πρόσφατες κατευθυντήριες οδηγίες περιέχουν ελάχιστη πληροφορία για τα παιδιά, η οποία βασίζεται σε μελέτες που έχουν γίνει σε ενήλικες6, 8, 9
Η σύγχρονη ταξινόμηση της κνίδωσης φαίνεται στον πίνακα 1. Η ταξινόμηση αυτή με βάση τα κλινικά χαρακτηριστικά είναι ιδιαίτερα χρήσιμη. Η αναγνώριση του τύπου της κνίδωσης καθορίζει τόσο τη διαγνωστική, όσο και τη θεραπευτική προσπέλαση του ασθενούς10.
Πίνακας 1: Ταξινόμηση κνίδωσης
|
Κατηγορία |
Υποκατηγορία |
Ορισμός |
|
Αυθόρμητη Κνίδωση
|
Οξεία κνίδωση |
Αυτόματοι πομφοί διάρκειας <6εβδομάδων |
|
Χρόνια κνίδωση |
Αυτόματοι πομφοί διάρκειας >6εβδομάδων |
|
|
Φυσικές Κνιδώσεις
|
Δερμογραφισμός |
Πρόκληση από γραμμική πίεση στο δέρμα (εμφάνιση πομφών μέσα σε 1-5 λεπτά) |
|
Κνίδωση εκ ψύχους |
Πρόκληση από επαφή με ψυχρά αντικείμενα (πχ νερό , αέρας) |
|
|
Εντοπισμένη κνίδωση από θερμότητα |
Πρόκληση από εντοπισμένη θερμότητα |
|
|
Ηλιακή κνίδωση |
Πρόκληση από ηλιακή ακτινοβολία |
|
|
Κνίδωση εκ πιέσεως επιβραδυνομένου τύπου |
Πρόκληση από εφαρμογή κάθετης πίεσης στο δέρμα. (Εμφάνιση πομφών 3-8 ώρες αργότερα) |
|
|
Κνίδωση-Αγγειοοίδημα εκ δονήσεως |
Πρόκληση από δόνηση |
|
|
Άλλες Κνιδώσεις |
Χολινεργική κνίδωση |
Πρόκληση από αύξηση της θερμοκρασίας του σώματος |
|
Υδατογενής κνίδωση |
Πρόκληση από νερό |
|
|
Κνίδωση εξ επαφής |
Πρόκληση από επαφή με «κνιδωγενείς» ουσίες |
|
|
Κνίδωση-Αναφυλαξία από άσκηση |
Πρόκληση από άσκηση |
3. Επιδημιολογία
Εκτιμάται ότι το 20-25% των ανθρώπων θα παρουσιάσουν ένα τουλάχιστον επεισόδιο κνίδωσης στη διάρκεια της ζωής τους, αλλά μόνο το 3% θα εμφανίσει χρόνια κνίδωση11. Η χρόνια κνίδωση είναι δύο φορές συχνότερη στις γυναίκες απ’ ότι στους άνδρες12-14 . Οι μισές περίπου περιπτώσεις ασθενών με χρόνια κνίδωση θα παρουσιάσουν και αγγειοοίδημα, ενώ σε κάποιους το υποτροπιάζον αγγειοοίδημα χωρίς κνίδωση είναι η μοναδική κλινική εκδήλωση.
Στα παιδιά ο επιπολασμός της κνίδωσης εκτιμάται στο 3-4%, ενώ της χρόνιας κνίδωσης μόνο στο 0,1-0,3%. Πρόκειται για μια σπάνια νόσο στα παιδιά και υπολογίζεται ότι μόνο το 10% περίπου των παιδιών με κνίδωση παρουσιάζουν πομφούς για περισσότερο από 6 εβδομάδες 15.
4. Κνίδωση και ποιότητα ζωής
Τα αποτελέσματα στα ερωτηματολόγια ποιότητας ζωής ασθενών με χρόνια κνίδωση είναι τόσο απογοητευτικά που συγκρίνονται με αυτούς που έχουν περάσει έμφραγμα του μυοκαρδίου16.
Η χρόνια κνίδωση δεν απειλεί τη ζωή των ασθενών δημιουργεί όμως σοβαρότατα προβλήματα στους ίδιους αλλά και στην οικογένειά τους. Το άγχος της αναζήτησης του αιτίου και η αγωνία για την σοβαρότητα και τη διάρκειά του προβλήματος έχουν σημαντικό αντίκτυπο στην ψυχοσύνθεσή τους.17-22 Περίπου 18 ημέρες απουσίας από το σχολείο και ελαττωμένες σχολικές επιδόσεις καταγράφονται στα παιδιά με χρόνια κνίδωση23.
5. Διαγνωστική προσπέλαση
Η αρχική αξιολόγηση του ασθενή με κνίδωση έχει μεγάλη σημασία, τόσο για την ορθή διάγνωση όσο και για την αποτελεσματική θεραπεία. Οι βασικοί άξονες πάνω στους οποίους θα πρέπει να κινηθεί ο θεράποντας ιατρός είναι τέσσερεις:
1. Η επιβεβαίωση της διάγνωσης και ο αποκλεισμός άλλων καταστάσεων.
2. Ο προσδιορισμός του τύπου της κνίδωσης και του αγγειοοιδήματος,
3. Η εκτίμηση της έντασης και της βαρύτητας της νόσου και
4. Αντιμετώπιση της κνίδωσης και η επιλογής της κατάλληλης θεραπείας.
Η ουσιαστική, προσεκτική, και λεπτομερής, αναζήτηση των πληροφοριών είναι το σημαντικότερο βήμα. Ο χρόνος έναρξης των εξανθημάτων, η διάρκεια, η εντόπιση, η ύπαρξη ευρημάτων στην κλινική εξέταση είναι σημαντικά στοιχεία που πρέπει να αναζητούνται, ώστε να καθοριστεί η βαρύτητα της κνίδωσης, αλλά και η πιθανότητα ύπαρξης υποκείμενης νόσου. Η διάγνωση της κνίδωσης είναι κατά βάση κλινική και πρέπει να στηρίζεται στο ιστορικό και στην κλινική εξέταση.1, 6, 24-26
Στην οξεία και στηνοξεία υποτροπιάζουσα κνίδωσηδεν απαιτείται ειδικός διαγνωστικός έλεγχος εκτός αν «επιβάλλεται» από το ιστορικό. Στις περιπτώσεις των «αλλεργικών» (IgE) κνιδώσεων, η αποκάλυψη του αιτίου (πχ τροφές, αντιβιοτικά, latex) βασίζεται στις δερματικές δοκιμασίες δια νυγμού (SPT) και στην ανίχνευση της ειδικής IgE στον ορό (CAP). Τα αποτελέσματα πρέπει να συσχετίζονται και να αξιολογούνται πάντα σύμφωνα με το κλινικό ιστορικό. Δοκιμασίες πρόκλησης σε ειδικά αλλεργιολογικά κέντρα επιβεβαιώνουν τη συσχέτιση σε περιπτώσεις τροφικής ή φαρμακευτικής αλλεργίας10.
Στη χρόνια κνίδωση, η εργαστηριακή προσέγγιση πρέπει να είναι στοχευμένη, καθώς ο εξονυχιστικός έλεγχος προς κάθε κατεύθυνση, σπάνια έχει αποτέλεσμα.27, 28 Το ιστορικό και η κλινική εξέταση θα κατευθύνουν τη σκέψη του ειδικού, ώστε να προβεί σε ειδικές δοκιμασίες και παρακλινικές εξετάσεις.
Οι φυσικές κνιδώσεις απαιτούν ειδικές δοκιμασίες πρόκλησης για την επιβεβαίωση της διάγνωσης.29, 30
Τέλος, ιδιαίτερη μνεία πρέπει να γίνει για τις περιπτώσεις εκείνες όπου υπάρχει υποτροπιάζον αγγειοοίδημα χωρίς κνίδωση. Στους ασθενείς αυτούς, πρέπει να μετράται το C4 και εφόσον είναι χαμηλό, τότε θα πρέπει να προβαίνουμε σε μέτρηση του αναστολέα της C1 εστεράσης (C1inh αντιγονικό και λειτουργικό τίτλο).31, 32 Το αγγειοοίδημα από κληρονομική ή επίκτητη ανεπάρκεια της C1 εστεράσης καθώς και το βραδυκινικό αγγειοοίδημα απαιτούν διαφορετική αντιμετώπιση και διαφορετικό θεραπευτικό πρωτόκολλο.

Σχήμα 1: Διαγνωστικός αλγόριθμος για την Κνίδωση και το Αγγειοοίδημα
Συντμήσεις: α-ΜΕΑ αναστολέας μετατρεπτικού ενζύμου της αγγειοτενσίνης, HAE: Κληρονομικό Αγγειοοίδημα, AAE: Επίκτητο Αγγειοοίδημα, AID: Αυτοφλεγμονώδη νοσήματα
6. Θεραπεία Κνίδωσης
Οι θεραπευτικοί χειρισμοί της Κνίδωσης συμπεριλαμβάνουν τους δύο άξονες
6.1 Προσδιορισμός και αποκλεισμός των αιτιολογικών παραγόντων
Η χρήση του θεραπευτικού αυτού χειρισμού προϋποθέτει την ακριβή διάγνωση σύμφωνα με τους παραπάνω διαγνωστικούς αλγόριθμους
Τα συχνότερα αίτια της οξείας κνίδωσης είναι οι ιογενείς λοιμώξεις, τα φάρμακα (ιδίως τα NSAIDs και τα αντιβιοτικά) και οι τροφές.33, 34 35, 36
Η αναζήτηση των εκλυτικών παραγόντων είναι δύσκολη στην περίπτωση των χρόνιων αυθόρμητων κνιδώσεων και προϋποθέτει, όχι μόνο την ύφεση των συμπτωμάτων με την αποφυγή τους, αλλά και την επανεμφάνιση των συμπτωμάτων με την επανεισαγωγή τους.5 Ο ακριβής προσδιορισμός της αιτίας δεν είναι δυστυχώς εφικτός στις περισσότερες περιπτώσεις (για παράδειγμα μια λοίμωξη μπορεί να είναι είτε η αιτία, είτε ένας επιβαρυντικός παράγοντας ή απλά μια συννοσηρότητα)
Φάρμακα. Στην περίπτωση που υπάρχει υποψία ότι ένα φάρμακο προκαλεί κνίδωση πρέπει να διακόπτεται άμεσα ή να αντικαθιστάται από άλλης τάξης παρόμοιο φάρμακο. Υπάρχουν σκευάσματα (πχ NSAIDs, α-ΜΕΑ) που όχι μόνο προκαλούν αλλά μπορούν και να επιδεινώσουν μια προϋπάρχουσα χρόνια κνίδωση.37
Φυσικά ερεθίσματα. Η αποφυγή των ερεθισμάτων που προκαλούν φυσικές κνιδώσεις είναι επιθυμητή, αλλά όχι πάντοτε εφικτή. Οι οδηγίες αποφυγής μπορεί να είναι ευεργετικές, αλλά στις περισσότερες περιπτώσεις ο ουδός πρόκλησης πομφών στο σχετιζόμενο ερέθισμα είναι τόσο μικρός που η αποφυγή είναι πρακτικά αδύνατη. Για παράδειγμα, ο σοβαρός δερμογραφισμός συγχέεται μερικές φορές με χρόνια αυθόρμητη κνίδωση, όταν πομφοί σχηματίζονται με την παραμικρή επαφή με το δέρμα.
Εκρίζωση λοιμογόνων παραγόντων και αντιμετώπιση φλεγμονωδών διεργασιών. Οι ιογενείς λοιμώξεις είναι το συχνότερο αίτιο κνίδωσης- αγγειοοιδήματος κατά την παιδική ηλικία. Η συντριπτική πλειοψηφία των οξέων κνιδώσεων στα παιδιά οφείλονται σε λοιμώξεις του αναπνευστικού.38-40 Οι οξείες κνιδώσεις , όπως και οι περισσότερες ιογενείς λοιμώξεις, είναι εξ ορισμού αυτοπεριοριζόμενες.
Οι χρόνιες λοιμώξεις του αναπνευστικού και του ουροποιητικού από στρεπτόκοκκο και χλαμύδια αντίστοιχα, καθώς και οι λοιμώξεις από H. Pylori, έχουν συνδεθεί με χρόνια κνίδωση.41-43 Επίσης, η ανεύρεση παρασίτων σε ασθενείς με χρόνια κνίδωση αποτελεί παραδοσιακή διαγνωστική προσπάθεια ανεύρεσης του αιτίου αν και τα παράσιτα αποτελούν σπάνιο αίτιο κνίδωσης στις αναπτυγμένες χώρες.1
Χρόνιες φλεγμονώδεις διαδικασίες όπως γαστρίτιδα, γαστροοισοφαγική παλινδρόμηση, χολοκυστίτιδα έχουν συνδεθεί στο παρελθόν με χρόνια κνίδωση.
Παρόλα αυτά όμως η πλειονότητα των ερευνητών, αλλά και η καθημερινή πρακτική δείχνουν ότι οι λοιμώξεις παίζουν εξαιρετικά μικρό ρόλο στην παθογένεια της χρόνιας κνίδωσης15, 44, 45.
Ελάττωση-αδρανοποίηση των λειτουργικών αυτοαντισωμάτων.
Ο Greavesto 1974, ανακαλύπτει ένα παράγοντα στον ορό των ασθενών με χρόνια κνίδωση που απελευθερώνει ισταμίνη σε καλλιέργειες βασεοφίλων υγιών ατόμων46. 10 χρόνια μετά ο Grattan βρίσκει ότι ο παράγοντας αυτός είναι ένα IgG αυτοαντίσωμα έναντι της α-αλυσίδας του υποδοχέα υψηλής συγγένειας (FcεR1) της IgE στα βασεόφιλα και στα μαστοκύτταρα, ή πιο σπάνια έναντι της καθηλωμένης IgE σε αυτά47 Έκτοτε, η ανακάλυψη αυτή επιβεβαιώθηκε από πολλές ερευνητικές ομάδες και ορισμένα από αυτά τα αυτοαντισώματα είναι λειτουργικά. Η παρουσία αυτών των αυτοαντισωμάτων μπορεί να ελεγχθεί με το test αυτόλογου ορού (ASST) ή τη δοκιμασία διέγερσης βασεοφίλων (basotest). Το ASST στον προσδιορισμό των αυτοαντισωμάτων έχει μέτρια ειδικότητα, υψηλή προγνωστική αξία και ευαισθησία που φτάνει το 80-85%.7, 48,49, 50 Τα αντισώματα αυτά είναι τάξης IgG1 και IgG3 και δρούν ισταμινοεκλυτικά μέσω του συστήματος του συμπληρώματος.
Απ ευθείας ελάττωση των λειτουργικών αυτοαντισωμάτων έχει δοκιμαστεί με πλασμαφαίρεση, η οποία έχει παροδικά ευεργετικά αποτελέσματα.51, 52 Επίσης υπάρχουν πολύ καλές και αυξανόμενες αποδείξεις για την αποτελεσματικότητα ανοσοτροποποιητικών παραγόντων όπως η κυκλοσπορίνη53-57 και η ομαλιζουμάμπη.58-61 Άλλοι ανοσοτροποποιητικοί παράγοντες όπως, η ενδοφλέβια ανοσοσφαιρίνη η μεθοτρεξάτη, η κυκλοφωσφαμίδη, η αζαθειοπρίνη και το tacrolimus έχουν περιστασιακά σε περιπτώσεις ανθεκτικών κνιδώσεων. (βλέπε πίνακα 5)62-68 αλλά απέχουν πολύ από το να χαρακτηριστούν ως θεραπεία ρουτίνας για τη χρόνια κνίδωση.
Δίαιτα. Πολλοί ασθενείς πιστεύουν ότι η αιτία της κνίδωσής τους είναι κάποια τροφή. Ενώ η συσχέτιση επεισοδίων οξείας κνίδωσης με τροφές είναι καλά τεκμηριωμένη και προφανής, η συσχέτιση της χρόνιας κνίδωσης με τροφική αλλεργία είναι αμφιλεγόμενη και μάλλον αμελητέα. Η ύπαρξη «ψευδοαλλεργιογόνων» με τη μορφή συντηρητικών και αγγειοδραστικών ουσιών που προκαλούν χρόνια κνίδωση δεν υποστηρίζεται από καλά σχεδιασμένες με προκλήσεις μελέτες. Παρότι ορισμένες δίαιτες αποφυγής χρωστικών και συντηρητικών ουσιών έδειξαν καλά αποτελέσματα στο ένα τρίτο των ασθενών, τα αποτελέσματα αυτά δεν επιβεβαιώνονται από άλλους69, 70.
6.2 Συμπτωματική θεραπεία
Επαγωγή ανοχής έχει χρησιμοποιηθεί σε ορισμένους τύπους κνίδωσης όπου εμπλέκεται αποκοκκίωση μαστοκυττάρων. Η κνίδωση εκ ψύχους, η χολινεργική κνίδωση και η ηλιακή κνίδωση αποτελούν παραδείγματα που έχει περιστασιακά εφαρμοστεί. 71
Η κύρια όμως θεραπευτική επιλογή της κνίδωσης είναι η συμπτωματική ανακούφιση Με δεδομένο ότι τα κυριότερα συμπτώματα της κνίδωσης οφείλονται στις δράσεις της ισταμίνης στους Η1 υποδοχείς των ενδοθηλιακών κυττάρων (πομφοί) και των αισθητικών νεύρων (κνησμός), τα Η1 αντιισταμινικά αποτελούν τον ακρογωνιαίο λίθο της θεραπείας. Σε ορισμένες όμως περιπτώσεις, ιδίως χρόνιας κνίδωσης, παρατηρείται σημαντικού βαθμού κυτταρική διήθηση. Οι ασθενείς αυτοί συχνά είναι ανθεκτικοί στα αντιισταμινικά και απαιτούν ώσεις κορτικοειδών.
Ο αλγόριθμος φαρμακευτικής αντιμετώπισης της χρόνιας αυθόρμητης κνίδωσης φαίνεται στο σχήμα 2.
Σχήμα 2 Φαρμακευτική Θεραπεία Χρόνιας κνίδωσης (Επεξηγήσεις στο κείμενο)

Τα αντιισταμινικά είναι διαθέσιμα για τη θεραπεία της κνίδωσης από το 1950. Όμως τα παλαιότερα αντιισταμινικά (1ης γενιάς) έχουν αντιχολινεργικές και κατασταλτικές δράσεις. Επιπρόσθετα, παρουσιάζουν σημαντικές αλληλεπιδράσεις με αλκοόλ και φάρμακα που επηρεάζουν το ΚΝΣ (πχ αναλγητικά, υπνωτικά). Οι αναστολείς της Μονοαμινοξειδάσης αυξάνουν τις αντιχολινεργικές τους δράσεις. Επιπρόσθετα τα αντιισταμινικά πρώτης γενιάς επηρεάζουν τον ύπνο REM και έχουν αρνητική επίδραση στη διαύγεια, στην αντίληψη, στην ικανότητα μάθησης και στην παραγωγικότητα. Για όλους αυτούς τους λόγους δεν προτείνεται η χρησιμοποίηση των αντιισταμινικών 1ης γενιάς ως πρώτη γραμμή αντιμετώπισης της κνίδωσης εκτός από εξατομικευμένες περιπτώσεις. Η πρόταση αυτή στηρίζεται σε πολλές μελέτες που εξετάζουν τις ανεπιθύμητες ενέργειες των παλαιών αντιισταμινικών. Τα αντιισταμινικά νεώτερης γενιάς, εκτός από έλλειψη παρενεργειών παρουσιάζουν υψηλότερη αποτελεσματικότητα και αυξημένη διάρκεια δράσης. Οι σοβαρότερες από τις παραπάνω ανεπιθύμητες ενέργειες έχουν αναφερθεί με την προμεθαζίνη και τη διφαινυδραμίνη. Η υδροξυζίνη 25-50mg/day μπορεί να δοκιμαστεί πριν από τα παραπάνω αντιισταμινικά, άλλα οι ασθενείς πρέπει να ενημερώνονται για τις ανεπιθύμητες ενέργειες.5, 72-74
Η ανάπτυξη των νεώτερων αντιισταμινικών οδήγησε στη δημιουργία φαρμάκων με μειωμένες κατασταλτικές και αντιχολινεργικές ιδιότητες. Όμως , δύο από τα πρώτα αντιισταμινικά 2ης γενιάς, η αστεμιζόλη και η τερφεναδίνη παρουσίασαν καρδιοτοξικές δράσεις.75-80 Τα αντιισταμινικά αυτά αποσύρθηκαν στις περισσότερες χώρες και δεν κυκλοφορούν στη χώρα μας.
Η περαιτέρω ανάπτυξη των αντιισταμινικών οδήγησε στη δημιουργία της σετιριζίνης, της δεσλοραταδίνης και της φενοφεξαδίνης που αποτελούν τους μη κατασταλτικούς μεταβολίτες των παλαιότερων κατασταλτικών αντιισταμινικών. Πιο πρόσφατα, η λεβοσετιριζίνη, η ακριβαστίνη, η μιζολαστίνη και η εμπαστίνη προστέθηκαν στη λίστα των αντιισταμινικών 2ης γενιάς.
Το εξαιρετικό profil ασφαλείας των αντιισταμινικών 2ης γενιάς τα καθιστά φάρμακα επιλογής στην πρώτη γραμμή θεραπείας της κνίδωσης (βλέπε σχήμα1). Οι δημοσιευμένες μελέτες δείχνουν ότι η ισχύς των νεώτερων αντιισταμινικών είναι παρόμοια και προς το παρόν δεν μπορεί να γίνει με βεβαιότητα σύγκριση της ισχύος μεταξύ τους, αλλά είναι πιθανόν να υπάρχουν εξατομικευμένες απαντήσεις σε κάθε ασθενή.81, 82
Η αύξηση της δόσης των νεώτερων αντιισταμινικών μέχρι και τετραπλασιασμός της έχει δείξει ότι μπορεί να είναι ευεργετική σε ασθενείς με κνίδωση, ενώ παράλληλα είναι ασφαλής.83-89 Είναι πλέον καθολικά αποδεκτό ότι η αύξηση της δόσης των αντιισταμινικών αποτελεί το επόμενο βήμα της θεραπείας στην κνίδωση (Δεύτερο βήμα θεραπείας, βλ σχήμα 1)
Παρότι τα αντιισταμινικά σε αυξημένες δόσεις ελέγχουν το μεγαλύτερο ποσοστό των ασθενών με κνίδωση, υπάρχουν περιπτώσεις που δεν ανταποκρίνονται. Οι ασθενείς αυτοί θα πρέπει να παραπεμφθούν στον ειδικό και να λάβουν τα σκευάσματα της τρίτης γραμμής (βλ σχήμα1). Οι προηγούμενες διεθνείς οδηγίες προτείνουν τη χρησιμοποίηση μοντελιουκάστης, Η2 αντιισταμινικών, δαπσόνης, κυκλοσπορίνης Α, και ομαλιζουμάμπης για τη θεραπεία της ανθεκτικής στα αντιισταμινικά κνίδωσης.6 Μια πρόσφατη όμως ανασκόπηση στο Cochraneκατέδειξε ως ανεπαρκή την αποτελεσματικότητα των Η2 αντιισταμινικών.90 H αποτελεσματικότητα της δαψόνης δεν είναι καθόλου ξεκάθαρη και δεν μπορεί να θεωρηθεί ως τρίτη γραμμή θεραπείας στην κνίδωση.91, 92 Αντίθετα, η προσθήκη μοντελιουκάστης μπορεί να είναι ωφέλιμη κάποιες φορές93, 94 Γενικά πάντως η προσθήκη μονελιουκάστης δεν αναμένεται να βελτιώσει σημαντικά ασθενείς με σοβαρή χρόνια κνίδωση. Αντίθετα, η αποτελεσματικότητα της κυκλοσπορίνης Α σε συνδυασμό με Η1 αντιισταμινικά έχει δειχθεί σε δύο ελεγχόμενες με placebo μελέτες.56, 57 Πρέπει να σημειωθεί ότι η χορήγηση κυκλοσπορίνης συνοδεύεται από υψηλή πιθανότητα ανεπιθύμητων αντιδράσεων, αλλά με πολύ καλύτερο λόγο κινδύνου/ωφέλειας από ότι τα στεροειδή. Η ομαλιζουμάμπη (anti-IgE), έχει δείξει εξαιρετική αποτελεσματικότητα σε 4 τυχαιοποιημένες ελεγχόμενες μελέτες. Έχει πολύ καλό profil ασφάλειας και δρα ανεξάρτητα από την ύπαρξη αυτοαντιδραστικότητας και τα επίπεδα της ολικής IgE.60, 95, 96
Τα στεροειδή τόσο στην οξεία, όσο στη χρόνια κνίδωση (ολιγοήμερα σχήματα) μπορεί να είναι χρήσιμα σε οποιαδήποτε χρονική στιγμή του θεραπευτικού αλγόριθμου.34 Εξάρσεις της χρόνιας κνίδωσης, ιδιαίτερα όταν συνοδεύονται από αγγειοοίδημα, δικαιολογούν αυτή την επιλογή, παρά την έλλειψη καλά σχεδιασμένων μελετών. Υπάρχει ισχυρή σύσταση αποφυγής της μακροχρόνιας χορήγησης κορτικοστεροειδών, λόγω των σημαντικών παρενεργειών τους.
Η συντριπτική πλειοψηφία των ασθενών απαντά στις προηγούμενες θεραπευτικές επιλογές. Σε εξατομικευμένες περιπτώσεις λόγω αντενδείξεων ή ελλιπούς αποτελεσματικότητας, απαιτούνται εναλλακτικές θεραπευτικές προσεγγίσεις. Νεώτερες ενδείξεις για διαταραχές στο σύστημα πήξης97 επαναφέρουν στο προσκήνιο παλαιότερες θεραπείες όπως βαρφαρίνη98 ή ηπαρίνη99. Άλλες προτάσεις που έχουν δημοσιευτεί κυρίως ως μεμονωμένα περιστατικά είναι η χορήγηση υδροξυχλωροκίνης100, σουλφασαλαζίνης101, μεθοτρεξάτης65, νιφεδιπίνης102 και ιντερφερόνης.103, 104
Στον πίνακα 5 συνοψίζονται οι θεραπείες που προτείνονται (ή έχουν χρησιμοποιηθεί στο παρελθόν) για την κνίδωση (λεπτομέρειες και βιβλιογραφία στο κυρίως κείμενο)
Πίνακας 5: Θεραπευτικες επιλογές στην κνίδωση
|
Τύπος Κνίδωσης |
Παρέμβαση |
Ποιότητα απόδειξης |
Ισχύς Σύστασης |
Εναλλακτικές παρεμβάσεις σε ελλιπή απάντηση |
Ποιότητα απόδειξης |
Ισχύς Σύστασης |
|
Οξεία αυθόρμητη κνίδωση |
2ης γενιάς Η1 αντιισταμινικό (Η1-ΑΗ) |
χαμηλή |
Ισχυρή |
Πρεδνιζολόνη 2Χ20 mg/dayγια 4 ημέρες (ενήλικες) |
Χαμηλή |
Ασθενής |
|
Χρόνια αυθόρμητη κνίδωση |
2ης γενιάς Η1 αντιισταμινικό
|
Υψηλή |
Ισχυρή |
|
|
|
|
|
Αύξηση δόσης μέχρι και 4πλασισμό της |
Χαμηλή |
Ασθενής |
2ης γενιάς Η1 αντιισταμινικό και ομαλιζουμάμπη |
Υψηλή |
Όλα τα παρακάτω ασθενή |
|
|
|
|
|
2ης γενιάς Η1 αντιισταμινικό και κυκλοσπορίνη |
Υψηλή |
|
|
|
|
|
|
2ης γενιάς Η1 αντιισταμινικό και Η2 αντιισταμινικό (σιμετιδίνη) |
Πολύ χαμηλή |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Μονοθεραπεία |
|
|
|
|
|
|
|
Τρικυκλικά αντικαταθλιπτικά (δοξεπίνη) |
Χαμηλή |
|
|
|
|
|
|
Κετοτιφαίνιο |
Χαμηλή |
|
|
|
|
|
|
Υδροξυχλωροκίνη |
Πολύ Χαμηλή |
|
|
|
|
|
|
Δαπσόνη |
Πολύ Χαμηλή |
|
|
|
|
|
|
Σουλφασαλαζίνη |
Πολύ χαμηλή |
|
|
|
|
|
|
Μεθοτρεξάτη |
Πολύ χαμηλή |
|
|
|
|
|
|
Στεροειδή |
Πολύ χαμηλή |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Άλλες θεραπευτικές επιλογές |
|
|
|
|
|
|
|
Συνδυασμοί |
|
|
|
|
|
|
|
Η1-ΑΗ και στανοζολόλη |
Χαμηλή |
|
|
|
|
|
|
Η1-ΑΗ και ζαρφιλιουκάστη |
Πολύ Χαμηλή |
|
|
|
|
|
|
Η1-ΑΗ και μυκοφαινολική μοφετίλη |
Πολύ Χαμηλή |
|
|
|
|
|
|
Η1-ΑΗ και UV-B |
Πολύ Χαμηλή |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Μονοθεραπεία |
|
|
|
|
|
|
|
Οξατομίδη |
Πολύ Χαμηλή |
|
|
|
|
|
|
Νιφεδιπίνη |
Πολύ Χαμηλή |
|
|
|
|
|
|
Βαρφαρίνη |
Πολύ Χαμηλή |
|
|
|
|
|
|
Ιντερφερόνη |
Πολύ Χαμηλή |
|
|
|
|
|
|
Πλασμαφαίρεση |
Πολύ Χαμηλή |
|
|
|
|
|
|
Γ-Σφαιρίνη |
Πολύ Χαμηλή |
|
|
|
|
|
|
Χορήγηση αυτόλογου ολικού αίματος |
Πολύ Χαμηλή |
|
|
|
|
|
|
|
|
|
|
Φυσικές Κνιδώσεις |
|
|
|
|
|
|
|
|
Αποφυγή του ερεθίσματος |
Υψηλή |
Ισχυρή |
|
|
|
|
|
|
|
|
|
|
|
|
Συμπτωματικός δερμογραφισμός |
2ης γενιάς Η1-ΑΗ |
Χαμηλή |
Ασθενής |
Κετοτιφαίνιο |
Πολύ χαμηλή |
Όλα τα παρακάτω ασθενή |
|
|
|
|
|
UV-B |
Πολύ χαμηλή |
|
|
|
|
|
|
Ομαλιζουμάμπη |
Πολύ χαμηλή |
|
|
|
|
|
|
|
|
|
|
επιβραδυνόμενη εκ πιέσεως κνίδωση |
Μη κατασταλτικά Η1-ΑΗ (σετιριζίνη) |
Χαμηλή |
Όλα Ασθενή |
Μοντελιουκάστη και Η1-ΑΗ (λοραταδίνη) |
Πολύ Χαμηλή |
Όλες έχουν Ασθενή |
|
|
Υψηλή δόση μη κατασταλτικών H1-HA |
Πολύ Χαμηλή |
|
Πρεδινιζολόνη 4-20 mg (ενήλικες) |
|
|
|
|
|
|
|
Ομαλιζουμάμπη και Η1-ΑΗ |
|
|
|
|
|
|
|
Άλλες θεραπευτικές επιλογές |
|
|
|
|
|
|
|
Κετοτιφαίνιο και νιμεσουλίδη |
Πολύ χαμηλή |
|
|
|
|
|
|
Τοπική Κλομπεταζόλη |
Πολύ Χαμηλή |
|
|
|
|
|
|
Σουλφασαλαζίνη |
Πολύ Χαμηλή |
|
|
|
|
|
|
|
|
|
|
Κνίδωση εκ ψύχους |
2ης γενιάς Η1-ΑΗ |
Υψηλή |
Ισχυρή |
Ομαλιζουμάμπη |
Πολύ Χαμηλή |
Όλα τα παρακάτω ασθενή |
|
|
Αύξηση δόσης μέχρι και 4πλασισμό της |
|
|
Πενικιλίνη im/per os |
Πολύ Χαμηλή |
|
|
|
|
|
|
Δοξυκυκλίνη per os |
Πολύ Χαμηλή |
|
|
|
|
|
|
Επαγωγή Ανοχής |
Πολύ Χαμηλή |
|
|
|
|
|
|
Κυπροεπταδίνη |
Χαμηλή |
|
|
|
|
|
|
Κετοτιφαίνιο |
Πολύ Χαμηλή |
|
|
|
|
|
|
Μοντελιουκάστη |
Πολύ Χαμηλή |
|
|
|
|
|
|
|
|
|
|
Ηλιακή Κνίδωση |
Μη κατασταλτικό Η1-ΑΗ |
Πολύ Χαμηλή |
Ασθενής |
Επαγωγή ανοχής |
Πολύ Χαμηλή |
Όλα τα παρακάτω ασθενή |
|
|
|
|
|
Ομαλιζουμάμπη |
Πολύ Χαμηλή |
|
|
|
|
|
|
Άλλες Θεραπευτικές επιλογές |
Πολύ Χαμηλή |
|
|
|
|
|
|
Πλασμαφαίρεση και PUVA |
Πολύ Χαμηλή |
|
|
|
|
|
|
Γ-σφαιρίνη |
Πολύ Χαμηλή |
|
|
|
|
|
|
|
|
|
|
Χολινεργική Κνίδωση |
Μη κατασταλτικά Η1-ΑΗ |
Χαμηλή |
Ασθενής |
Ανοχή Ασκησης |
Πολύ Χαμηλή |
Όλα τα παρακάτω ασθενή |
|
|
Αύξηση δόσης Η1-ΑΗ |
Χαμηλή |
Ασθενής |
Ομαλιζουμάμπη |
Πολύ Χαμηλή |
|
|
|
|
|
|
Άλλες θεραπευτικές επιλογές |
Πολύ Χαμηλή |
|
|
|
|
|
|
Κετοτιφαίνιο |
Πολύ Χαμηλή |
|
|
|
|
|
|
Νταναζόλη |
Πολύ Χαμηλή |
|
|
|
|
|
|
|
|
|
|
Η ποιότητα των αποδεικτικών στοιχείων και η ισχύς της σύστασης αναλύονται στο Παράρτημα Α και Β αντίστοιχα |
||||||
7. Συμπεράσματα
Η κνίδωση και το αγγειοοίδημα είναι καταστάσεις που απασχολούν ένα μεγάλο τμήμα του πληθυσμού και συχνά αντιμετωπίζονται από ιατρούς πρωτοβάθμιας φροντίδας. Δεν πρέπει να λησμονούμε ότι η κοινή κλινική εικόνα των πομφών καλύπτει μια πολύ μεγάλη ποικιλία ετερογενών νοσημάτων με διαφορετική βαρύτητα και πρόγνωση. Το ενδελεχές ιστορικό και η φυσική εξέταση αποτελούν τα κλειδιά για την ανάδειξη των υποκείμενων αιτιών και καθοδηγούν τη διαγνωστική σκέψη και τις θεραπευτικές επιλογές.
Η χρόνια αυθόρμητη/ιδιοπαθής κνίδωση παραμένει μια αινιγματική οντότητα ως προς την αιτιολογία και τη παθοφυσιολογία της και συχνά είναι επίμονη, ανθεκτική στη θεραπεία. Η εφαρμογή των σύγχρονων κατευθυντήριων οδηγιών αλλά και η παραπομπή στον ειδικό αλλεργιολόγο τις περισσότερες φορές είναι απαραίτητα για το σωστό χειρισμό των ασθενών αυτών.
Φώτης Ψαρρός1,*
1Αλλεργιολογικό τμήμα Ναυτικό Νοσοκομείο Αθηνών, Αθήνα


